 Le patologie proctologiche hanno un notevole impatto sociale in relazione alla loro incidenza sulla popolazione adulta (30-40%) ed anche se sussistono storiche ritrosie, sono sostanzialmente in costante aumento le richieste di visita specialistica proctologica.
Le patologie proctologiche hanno un notevole impatto sociale in relazione alla loro incidenza sulla popolazione adulta (30-40%) ed anche se sussistono storiche ritrosie, sono sostanzialmente in costante aumento le richieste di visita specialistica proctologica.
Modernamente il Proctologo, nella pratica diagnostica, ha a disposizione la manometria ano-rettale, l’ecografia endoanale, la colonscopia, l’elettromiografia, oltre ad indagini radiologiche quali la videodefecografia, la TAC e la risonanza magnetica.
La visita proctologica è generalmente agevole, non necessita di una particolare preparazione preliminare da parte del paziente, fornisce importanti indicazioni cliniche, può svelare patologie la cui diagnosi precoce risulta determinante per le possibilità terapeutiche ( da qui l’importanza di eseguirla in presenza di sintomi, anche di lieve entità). L’elemento più importante della visita proctologica resta comunque l’esame endoscopico e l’anorettoscopia rappresenta l’indagine che completa il primo approccio alla patologia, mentre le altre indagini strumentali sono generalmente demandate ad un secondo approfondimento diagnostico. Lo strumentario tradizionale dell’anorettoscopia è composto da un manipolo, in differenti materiali, dove sono innestati i tubi proctoscopici monouso di differente lunghezza. Il manipolo può essere dotato di una lente di ingrandimento, di una fonte di illuminazione e di un canale di insufflazione. L’anoscopia è invece condotta con uno speculo aperto, senza l’uso di lenti di ingrandimento e con l’illuminazione diretta di una lampada esterna o con l’innesto diretto di una fonte di luce. Entrambi gli esami tradizionale prevedono la visione diretta del retto e del canale anale da parte del Medico. Data l’importanza dell’anorettoscopia essa dovrebbe essere eseguita di routine durante la visita proctologica. Nella pratica clinica sono molti i fattori che pongono dei limiti a questo esame. Prima di tutto imbarazzante vicinanza del viso dell’operatore con il perineo del paziente, la mancata possibilità di rilasciare una documentazione iconografica adeguata attestante la patologia, l’impossibilità di confrontare oggettivamente esami condotti a distanza di tempo al fine di valutare l’efficacia di una procedura terapeutica. Questi motivi hanno indotto alcuni Specialisti ad attrezzarsi artigianalmente in modo, almeno, di fotografare lo stato patologico osservato, mentre molti altri demandano alla colonscopia a fibre ottiche la risoluzione dei quesiti. La colonscopia è indubbiamente l’esame di scelta per la diagnosi delle patologie colo-rettali, è sempre eseguita nei soggetti a rischio e nei pazienti adulti prima degli interventi proctologici, ma nell’ambito specifico presenta anch’essa dei limiti rappresentati dalla bassa propensione del paziente ad eseguire questo esame in rapporto alla patologia di base, dalla sua ripetizione a breve e medio termine, dai costi e, soprattutto, dalla non facile discriminazione della patologia del canale anale.
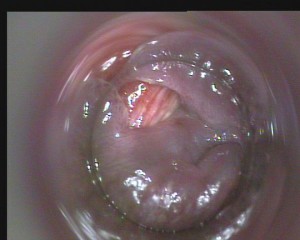
Per cercare di superare tali limitazioni nel febbraio 2004 (ormai sono passati ben 10 anni) abbiamo progettato, sperimentato, realizzato e brevettato un Videoproctoscopio® Digitale costituito da un manipolo in alluminio anodizzato, sul quale è impiantata una telecamera digitale a testa separata con una ghiera per la messa a fuoco delle immagini, una fonte di luce allo stato solido con guida a fibra ottica, un canale di insufflazione ed un canale operativo per piccoli interventi e biopsie. Sull’apice del manipolo è posto un aggancio per collegare il tubo proctoscopico monouso. Lo strumento è collegato ad un monitor LCD ad elevata risoluzione e ad un registratore digitale HD dotato di scheda di rete e possibilità di registrare singole immagini su SD card. Abbiamo definito questo esame Videoproctoscopia Digitale® ormai condotta di routine su oltre 5000 pazienti durante la visita proctologica. L’esecuzione della Videoproctoscopia Digitale® non prevede nessuna preliminare preparazione da parte del paziente ed è sempre eseguita al termine dell’esame proctologico. Il paziente resta in decubito sinistro flesso (posizione di Sims), si introduce il proctoscopio monouso lubrificato con il mandrino; sfilato il mandrino si collega il tubo al manipolo del Videoproctoscopio®. L’insufflazione di aria, permette di esaminare le pareti del retto fino a circa 20 cm dal margine anale rilevando il colore della mucosa, la vascolarizzazione, la presenza di alterazioni morfologiche (neoformazioni, ulcerazioni, ecc.) e in questi casi eseguire biopsie, per lo studio istologico, introducendo la pinza da biopsia endoscopica attraverso il canale apposito. Ritraendo lentamente il proctoscopio è possibile esaminare in dettaglio tutta la superficie rettale fino alla giunzione dove è possibile rilevare la presenza di un eventuale rettocele. Ritraendo lo strumento fino alla linea pettinata, il paziente è invitato a ponzare al fine di mettere in evidenza la presenza di prolasso mucoso e/o la progressiva dilatazione dei plessi emorroidali. La ritrazione lenta del tubo e la contemporanea insufflazione permette lo studio del canale anale, sia in dilatazione che a riposo, con la rilevazione delle caratteristiche morfologiche fino al margine cutaneo. L’orificio esterno e la regione perianale sono studiate poggiando direttamente l’estremità del tubo sulla superficie da esaminare. Le immagini ingrandite sono trasmesse sul monitor LCD posto di fronte ed a distanza dal Medico e contemporaneamente registrate sull’HD digitale. Al termine è possibile rivedere il video a velocità normale, in moviola e fermo immagine, registrare le immagini su SD card, spiegare la patologia al paziente dal vivo e rilasciare una documentazione iconografica.
La Videoproctoscopia Digitale® ha permesso di superare molte delle limitazioni poste dagli esami endoscopici tradizionali, rilevandosi uno strumento di notevole utilità nella pratica quotidiana di un centro di proctologia, dimostrando un’ottima discriminazione diagnostica. Inoltre, la Videoproctoscopia Digitale® dimostra ulteriori vantaggi in quanto è registrata ed archiviata su un supporto digitale, quindi può essere rivista e rivalutata anche a distanza di tempo, da essa può essere rilevata una documentazione iconografica significativa dell’esame (utile anche ai fini medico-legali) da consegnare al paziente in forma di referto, offre la possibilità di ripetere l’esame a breve e medio termine e quindi di confrontare due o più esami dello stesso paziente al fine di seguire l’evoluzione della patologia e valutare l’efficacia della terapia. La Videoproctoscopia Digitale, per le sue qualità, rappresenta anche uno strumento utile ai fini della didattica. Infine, un ultimo beneficio per il Medico è quello di seguire l’esame con gli occhi fisicamente distanti dalle parti anatomiche da esaminare.